Czy budzisz się rano bardziej zmęczony, niż kiedy kładłeś się spać? Czy Twój partner skarży się na głośne, przerywane chrapanie, które brzmi, jakbyś na chwilę przestawał oddychać? A może w ciągu dnia walczysz z nieustanną sennością, problemami z koncentracją i niewyjaśnioną drażliwością? Jeśli te scenariusze brzmią znajomo, być może doświadczasz objawów schorzenia, które jest znacznie poważniejsze niż zwykłe niewyspanie. Mowa o bezdechu sennym – podstępnej chorobie, która nie tylko kradnie Twój sen, ale w dłuższej perspektywie może stanowić poważne zagrożenie dla Twojego zdrowia i życia. W tym wpisie kompleksowo wyjaśnimy, czym jest bezdech senny, jakie są jego przyczyny i objawy, a także jak nowoczesne metody diagnostyki i leczenia pozwalają odzyskać spokojny sen i pełnię energii.
Czym dokładnie jest bezdech senny? Definicja i mechanizm działania
Bezdech senny, a właściwie zespół obturacyjnego bezdechu sennego (OBS), to poważne zaburzenie oddychania, które charakteryzuje się powtarzającymi się epizodami zatrzymania (bezdech) lub znacznego spłycenia (hipowentylacja) oddechu podczas snu. Kluczowe jest zrozumienie, że nie chodzi tu o pojedyncze, kilkusekundowe zatrzymanie oddechu, ale o cykliczne epizody trwające co najmniej 10 sekund, a w skrajnych przypadkach nawet ponad minutę. W trakcie takiego epizodu dochodzi do zablokowania przepływu powietrza przez górne drogi oddechowe, mimo że mózg wciąż wysyła sygnały do mięśni oddechowych, by kontynuowały pracę. W efekcie, do płuc nie dociera tlen, co prowadzi do gwałtownego spadku jego stężenia we krwi (desaturacji). Mózg, wyczuwając to zagrożenie, wybudza organizm na ułamek sekundy – często nieświadomie dla śpiącego – aby przywrócić napięcie mięśni i udrożnić drogi oddechowe. Proces ten może powtarzać się od kilku do nawet kilkudziesięciu razy na godzinę przez całą noc, kompletnie rujnując architekturę snu i uniemożliwiając organizmowi wejście w głębokie, regenerujące fazy snu.
Rodzaje bezdechu sennego – nie każdy jest taki sam
Choć najczęściej mówi się o obturacyjnym bezdechu sennym, warto wiedzieć, że medycyna wyróżnia trzy główne typy tego schorzenia, różniące się przyczyną problemu:
- Obturacyjny bezdech senny (OBS) – to najczęstsza postać, stanowiąca ponad 80% wszystkich przypadków. Przyczyną jest tu fizyczna blokada (obturacja) górnych dróg oddechowych. Podczas snu mięśnie gardła, języka i podniebienia miękkiego nadmiernie się rozluźniają, co prowadzi do zapadania się ich i zamknięcia przepływu powietrza. Można to porównać do zaciśnięcia miękkiej rurki, przez którą próbuje przepłynąć powietrze.
- Centralny bezdech senny (CBS) – ta postać ma podłoże neurologiczne. Drogi oddechowe są fizycznie otwarte, ale mózg z jakiegoś powodu na chwilę „zapomina” wysłać do mięśni oddechowych (przepony, mięśni międzyżebrowych) sygnału nakazującego wzięcie wdechu. Jest to znacznie rzadsza forma, często związana z innymi schorzeniami, takimi jak niewydolność serca czy choroby neurologiczne.
- Mieszany bezdech senny – jak sama nazwa wskazuje, jest to kombinacja obu powyższych typów. Epizod bezdechu zazwyczaj zaczyna się jako centralny (brak sygnału z mózgu), a następnie przechodzi w obturacyjny (dochodzi do zablokowania dróg oddechowych).
Głośne chrapanie to nie wszystko. Jakie są objawy bezdechu sennego?
Chociaż głośne, nieregularne chrapanie jest często pierwszym i najbardziej rozpoznawalnym sygnałem alarmowym, spektrum objawów bezdechu sennego jest znacznie szersze i dotyka zarówno sfery fizycznej, jak i psychicznej w ciągu dnia. Warto zwrócić uwagę na objawy nocne, które najczęściej obserwuje partner osoby chorej, oraz na objawy dzienne, odczuwane przez samego pacjenta.
Objawy nocne
- Bardzo głośne, nieregularne chrapanie: Często przerywane nagłymi momentami ciszy (epizody bezdechu), po których następuje gwałtowny, głośny wdech lub parsknięcie.
- Widoczne przerwy w oddychaniu: Świadek snu może zaobserwować, że klatka piersiowa śpiącego przestaje się poruszać.
- Nagłe wybudzenia z uczuciem duszenia się lub dławienia: Pacjent może gwałtownie łapać powietrze.
- Wzmożona potliwość w nocy.
- Częsta potrzeba oddawania moczu w nocy (nykturia).
- Niespokojny sen, częste zmiany pozycji.
Objawy dzienne
- Nadmierna senność w ciągu dnia: Uczucie zmęczenia i trudności z utrzymaniem czujności, nawet po przespaniu 7-8 godzin. Może to prowadzić do zasypiania w nieodpowiednich sytuacjach (np. podczas oglądania telewizji, na spotkaniu, a nawet za kierownicą).
- Poranne bóle głowy: Spowodowane niedotlenieniem w nocy.
- Problemy z koncentracją i pamięcią: Trudności w skupieniu uwagi, uczucie „mgły mózgowej”.
- Zwiększona drażliwość, wahania nastroju, a nawet objawy depresyjne.
- Spadek libido i problemy z potencją.
- Suchość w ustach i ból gardła po przebudzeniu.
Kto jest w grupie ryzyka? Czynniki sprzyjające rozwojowi bezdechu
Bezdech senny może dotknąć każdego, niezależnie od wieku i płci, jednak istnieją pewne czynniki, które znacząco zwiększają prawdopodobieństwo jego wystąpienia. Do najważniejszych należą:
- Nadwaga i otyłość: To najsilniejszy czynnik ryzyka. Nadmiar tkanki tłuszczowej gromadzi się również w okolicach szyi i gardła, zwężając drogi oddechowe.
- Płeć męska: Mężczyźni chorują 2-3 razy częściej niż kobiety, choć ryzyko u kobiet gwałtownie wzrasta po menopauzie.
- Wiek: Ryzyko rośnie wraz z wiekiem, co jest związane z naturalnym spadkiem napięcia mięśniowego.
- Budowa anatomiczna: Krótka, gruba szyja (obwód powyżej 43 cm u mężczyzn i 40 cm u kobiet), mała, cofnięta żuchwa, powiększone migdałki podniebienne czy krzywa przegroda nosowa mogą predysponować do bezdechu.
- Spożywanie alkoholu i stosowanie leków nasennych: Substancje te zwiotczają mięśnie gardła, nasilając problem.
- Palenie papierosów: Dym tytoniowy powoduje stan zapalny i obrzęk dróg oddechowych.
- Uwarunkowania rodzinne: Skłonność do bezdechu sennego może być dziedziczna.
Diagnostyka – czyli jak lekarz potwierdza bezdech senny
Jeśli podejrzewasz u siebie lub bliskiej osoby bezdech senny, pierwszym krokiem powinna być konsultacja z lekarzem pierwszego kontaktu, który może skierować Cię do specjalisty – pulmonologa, laryngologa lub neurologa specjalizującego się w zaburzeniach snu. Złotym standardem w diagnostyce bezdechu sennego jest badanie polisomnograficzne (PSG).
Jest to bezbolesne i nieinwazyjne badanie, przeprowadzane zazwyczaj w warunkach szpitalnych lub w specjalistycznym laboratorium snu. Podczas snu pacjent jest podłączony do aparatury, która monitoruje szereg parametrów, takich jak: fale mózgowe (EEG), ruchy gałek ocznych (EOG), napięcie mięśni (EMG), pracę serca (EKG), przepływ powietrza przez nos i usta, ruchy klatki piersiowej i brzucha, a także poziom tlenu we krwi (pulsoksymetria).
Analiza tych danych pozwala precyzyjnie określić liczbę i długość bezdechów, stopień niedotlenienia oraz wpływ zaburzeń na strukturę snu. W niektórych przypadkach możliwe jest również przeprowadzenie uproszczonego badania (poligrafii) w domu pacjenta.
Leczenie bezdechu sennego – odzyskaj swój oddech i energię
Dobra wiadomość jest taka, że bezdech senny jest chorobą, którą można i należy skutecznie leczyć. Ignorowanie problemu może prowadzić do poważnych konsekwencji zdrowotnych, takich jak nadciśnienie tętnicze, choroba niedokrwienna serca, zawał, udar mózgu, cukrzyca typu 2 oraz zwiększone ryzyko wypadków komunikacyjnych i wiele innych. Metoda leczenia dobierana jest indywidualnie w zależności od stopnia nasilenia choroby i jej przyczyn.
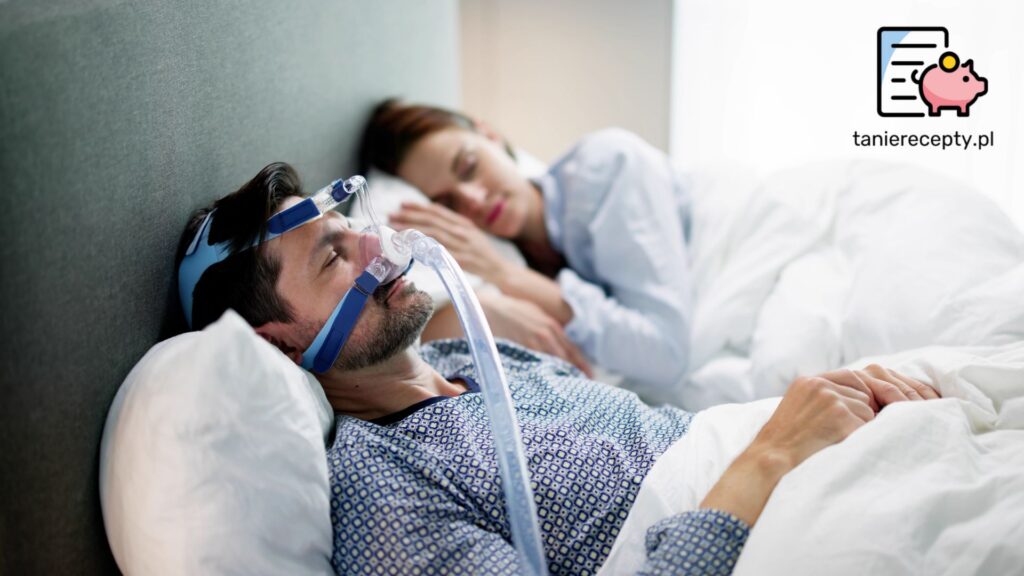
- CPAP (Continuous Positive Airway Pressure): To najskuteczniejsza i najczęściej stosowana metoda leczenia umiarkowanego i ciężkiego OBS. Polega na spaniu w specjalnej masce (nosowej lub twarzowej), połączonej rurą z aparatem, który wytwarza stałe, dodatnie ciśnienie w drogach oddechowych. Powietrze wtłaczane pod ciśnieniem działa jak „pneumatyczna szyna”, która zapobiega zapadaniu się gardła i utrzymuje drogi oddechowe otwarte przez całą noc. Choć początkowo spanie w masce może wymagać przyzwyczajenia, dla większości pacjentów korzyści – odzyskanie energii, poprawa koncentracji i ogólnego samopoczucia – są nie do przecenienia.
- Zmiana stylu życia: W każdym przypadku, a zwłaszcza w łagodnej postaci bezdechu, kluczowe są modyfikacje stylu życia. Redukcja masy ciała (już 10% spadek wagi może znacząco zmniejszyć nasilenie objawów), unikanie alkoholu (szczególnie przed snem), rzucenie palenia oraz dbanie o regularną aktywność fizyczną to fundamenty terapii. Pomocna może być również zmiana pozycji snu – unikanie spania na plecach na rzecz spania na boku.
- Aparaty wewnątrzustne: U pacjentów z łagodnym lub umiarkowanym bezdechem, którzy nie tolerują CPAP, można zastosować specjalne aparaty ortodontyczne, które wysuwają żuchwę do przodu, zwiększając przestrzeń w gardle.
- Leczenie operacyjne: W wybranych przypadkach, gdy przyczyną bezdechu są wady anatomiczne (np. przerośnięte migdałki, skrzywiona przegroda nosowa), rozważa się leczenie chirurgiczne.
Nie pozwól, aby bezdech senny dalej okradał Cię z energii i zdrowia. Jeśli rozpoznajesz u siebie opisane objawy, nie zwlekaj. Porozmawiaj z lekarzem i wykonaj niezbędne badania. Prawidłowa diagnoza i skuteczne leczenie mogą diametralnie odmienić jakość Twojego życia. Zdrowy, spokojny sen to fundament dobrego samopoczucia – warto o niego zawalczyć.